CTN+ cherchent à comprendre comment la douleur affecte la vie quotidienne des patients
Imaginez la scène : vous vous réveillez le matin avec des courbatures. Une douleur fulgurante vous parcourt la jambe dès que vous essayez de sortir du lit. Vous finissez par demander de l'aide à votre partenaire. La honte commence déjà à vous envahir, et elle s'intensifie à l'idée d'appeler votre patron pour lui demander de travailler à domicile aujourd'hui ; c'est ça, ou affronter quarante minutes de trajet dans un bus bondé.
C'est la réalité pour huit millions de Canadiens qui souffrent de douleurs chroniques. Pour ceux qui vivent également avec le VIH, la situation est encore plus complexe.
Darren Lauscher est un partenaire patient au sein du projet CTN 340, une étude qui se penche sur ces complexités et cherche à comprendre comment les personnes vivant avec le VIH gèrent la douleur chronique dans une société qui a trop souvent tendance à l'ignorer.
Ouverture
« Qu'est-ce que la douleur chronique ? » demanda Lauscher. « S'agit-il d'une douleur physique ou mentale ? Est-elle due au VIH, ou est-ce quelque chose que j'ai moi-même provoqué au cours de mon enfance ? » Les réponses à ces questions peuvent varier considérablement d'une personne à l'autre et peuvent avoir des implications majeures sur la meilleure façon de gérer cette douleur.
Pour le savoir, l'équipe de recherche, dirigée par le Dr Francisco Ibáñez-Carrasco de l'Université de Toronto, a interrogé près de 250 personnes vivant avec le VIH à travers le Canada. Elle a demandé aux participants d'évaluer une série d'affirmations concernant l'impact de leur douleur sur leur vie quotidienne, leurs préoccupations liées aux médicaments et la manière dont la stigmatisation affecte leur bien-être.
Mais l’analyse statistique a ses limites : un sujet aussi nuancé que la douleur doit être appréhendé dans un contexte humain, et c’est là qu’est intervenu Lauscher. Il a contribué à animer des groupes de discussion parmi les participants à l’enquête. Il y avait trois groupes : un pour les hispanophones/Latinos, un pour les hommes gays et bisexuels, et un pour les femmes. Lauscher a participé aux deux derniers groupes en tant que narrateur, s’assurant que tout le monde puisse entendre à la fois les questions et les réponses, tandis que sa collègue Kath Webster, également partenaire de recherche, approfondissait les discussions.
« Se retrouver dans un espace réservé aux femmes, c’est d’abord devoir demander la permission d’y entrer », a fait remarquer Lauscher. « Mais tout le monde s’est montré très accueillant et ouvert. »
On a demandé aux participants de parler de leur douleur, non pas sur une échelle abstraite, mais en expliquant comment celle-ci affectait leur quotidien. Étaient-ils capables de se lever le matin ? D'aller se promener ? Pouvait-on exercer un emploi de 9 h à 17 h ? Se sentaient-ils jugés par leurs amis et leur famille à cause de ce qu'ils ne pouvaient pas faire ?

« C'étaient des femmes qui s'y connaissaient en matière de recherche et qui avaient déjà fait l'objet de nombreuses études. Et elles ont dit :“On ne nous a jamais vraiment respectées comme ça auparavant” », a déclaré Mme Lauscher. « Elles ne s'étaient jamais retrouvées dans une situation pareille auparavant, où le processus était interactif, où nous leur avons offert un espace pour discuter de sujets très intimes liés à leur souffrance. »
Premiers résultats
Les données recueillies dans le cadre de l'enquête et des entretiens sont toujours en cours d'analyse et d'interprétation. Toutefois, alors que le processus de publication est en cours, Lauscher et ses collègues patientes partenaires, Kath Webster et Claudette Cardinal, ont présenté les premiers résultats de l'étude sous forme d'affiche lors de la conférence « Patient Voices 2025 ».
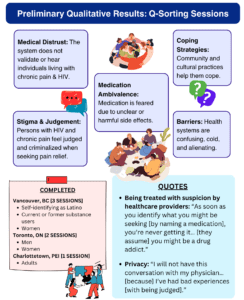
Une première analyse des résultats qualitatifs a révélé que les opinions des participants s'articulaient autour de cinq thèmes principaux :
- Méfiance envers le corps médical
- Stigmatisation et jugement
- Ambivalence vis-à-vis des médicaments
- Stratégies d'adaptation
- Obstacles à l'accès aux soins de santé
Lauscher a expliqué en quoi ces thèmes reflètent l'impact profond et multiforme de ces questions sur la vie quotidienne des participants.
Faut-il ou non s'automédicamenter ?
Toutes les personnes qui vivent avec des douleurs chroniques trouvent des moyens de les gérer, mais ces stratégies peuvent varier d’une personne à l’autre. M. Lauscher a expliqué : « Ce qui est ressorti des groupes de discussion, c’est que cela dépend en grande partie des déterminants sociaux de la santé : le fait d’avoir un logement, la sécurité alimentaire, l’accès aux soins de santé ou la capacité à suivre son traitement sans difficulté. »
Le Canada est confronté à la crise des opioïdes depuis plus d’une décennie. Les prescriptions de médicaments antidouleur sont souvent restreintes par les professionnels de santé, qui cherchent à limiter les risques de dépendance. Cela implique de décider au cas par cas qui peut avoir accès à ces traitements. Dans certains cas, en raison de l’histoire complexe et du lien entre le VIH et la consommation de drogues par voie intraveineuse, ces médicaments ne sont pas accessibles à toutes les personnes qui pourraient en avoir besoin.
M. Lauscher estime qu'un rejet catégorique n'est pas la solution. « Si quelqu'un est qualifié de "chasseur de médicaments", nous devons nous demander : qu'est-ce qui ne va pas dans notre système de santé pour l'avoir conduit à cette situation ? », a déclaré M. Lauscher. « Notre refus fait-il désormais partie intégrante du processus de souffrance ? »
Lorsque les gens ne peuvent pas bénéficier d’un soutien contre la douleur par le biais des circuits officiels de soins de santé, ils trouvent des moyens de s’automédicamenter. Cela peut prendre la forme d’alcool, de cannabis ou d’autres drogues. Si l'automédication peut être cruciale pour gérer le quotidien, les participants ont expliqué comment cela peut mener à un cercle vicieux : «On cherche à éviter la douleur en s'automédicamentant, mais l'automédication ne fonctionne que pendant un certain temps avant qu'on ne devienne "résistant". Il faut alors augmenter les doses et rechercher le prochain effet euphorisant pour échapper à la douleur », a-t-il résumé.
L'exercice physique : une arme à double tranchant
Les participants ont également évoqué certaines stratégies saines pour soulager leurs symptômes douloureux, tout en reconnaissant que ce n'était pas toujours si simple. L'exercice physique est souvent présenté comme un moyen de gérer et d'atténuer la douleur chronique, et ce à juste titre. « Nous savons que l'exercice physique est bon pour nous lorsqu'il est pratiqué avec modération, et qu'il le devient encore plus à mesure que nous vieillissons, car il a des effets bénéfiques sur la lubrification des articulations, les problèmes cardiaques, la respiration, l'équilibre et bien d'autres aspects », a déclaré M. Lauscher. « Mais malgré tout cela, la douleur persiste. »
Faire de l'exercice peut coûter cher ; un abonnement à une salle de sport peut facilement coûter entre 30 et 200 dollars par mois. De plus, les bienfaits de l'exercice physique peuvent rapidement se transformer en cercle vicieux. «Êtes-vous réellement capable de faire de l'exercice physique ou vous trouvez-vous actuellement dans une situation où c'est tout simplement trop difficile ? », a demandé M. Lauscher. « Peut-être que vous êtes en surpoids, que vous avez mal aux genoux ou aux hanches. » Les personnes qui pourraient le plus bénéficier de l'exercice physique sont justement celles qui en sont privées.
Certains exercices sont souvent présentés comme étant à faible impact, et donc plus adaptés aux personnes souffrant de douleurs chroniques. Mais même ces options ne sont pas toujours à la hauteur. « Quelqu’un m’a dit :“Eh bien, va nager” », raconte Lauscher en riant. « Ça marche pour certaines personnes, mais si vous n’aimez pas l’eau, ou si vous coulez comme une pierre, la natation n’est pas agréable. En fait, c’est même un peu effrayant. » L’image corporelle et l’inaccessibilité physique des piscines posent également problème. Lauscher a déclaré : « Parfois, les gens se demandent : si je vais dans la piscine et que j’ai des problèmes, qui sera là pour m’aider ? »
Il y a un autre aspect qui complique la pratique de l'exercice physique. Bien qu'il présente de nombreux bienfaits pour la santé, lorsqu'il est pratiqué de manière excessive ou incorrecte, il peut entraîner des blessures — et aggraver la douleur.
« Cela peut être dangereux quand on s'entraîne jusqu'à l'épuisement », a déclaré Lauscher. « Ou qu'on se blesse en cherchant à atteindre le "Runner's High" ou l'euphorie du "Gym Bunny". L'adrénaline devient alors une forme de gestion de la douleur en soi. »
Savoir, c'est pouvoir
« Enfin de compte, nous avons vraiment besoin de plus d’informations et de mieux comprendre comment fonctionne le corps et pourquoi le VIH agit ainsi », a déclaré Lauscher.
Les taux plus élevés de douleurs chroniques observés chez les personnes vivant avec le VIH sont-ils une conséquence du virus lui-même ? Un effet secondaire de leurs traitements, comme les douleurs nerveuses (neuropathie) provoquées par le traitement antirétroviral ? Ou les conséquences inévitables du vieillissement que tout le monde connaît ? Ou s'agit-il d'une combinaison de tous ces facteurs ?
Les chercheurs s'efforcent toujours de trouver des réponses à ces questions. Les travaux menés par l'équipe du CTN 340 s'inscrivent dans cette démarche. Ils analysent actuellement les résultats de la discussion afin de mieux cerner les principales priorités des personnes vivant à la fois avec le VIH et des douleurs chroniques — et de déterminer comment mieux adapter les systèmes pour leur venir en aide.
« Au fond, un peu de douleur, ce n’est pas une mauvaise chose », a déclaré Lauscher en souriant avec une pointe d’amertume. « Ça te fait prendre conscience que tu es en vie. »
Mais cela a ses limites. S’il y a un message que Lauscher espérait que les professionnels de santé retiennent de cette étude, c’est bien celui-ci : « Prenez au sérieux les patients qui vous disent qu’ils ont mal. Prenez-les au sérieux et examinez la situation. Le système de santé n’est pas conçu pour résoudre certains de ces problèmes. Reconnaissez-le et élaborez un plan de soins qui tienne compte de cette réalité. »
Vous souhaitez en savoir plus sur les liens entre la douleur chronique et le VIH ? Venez écouter Darren Lauscher et Kath Webster lors d'un webinaire qui aura lieu le1er avril. Si vous êtes à Winnipeg le22 avril, rejoignez d'autres membres de la communauté partageant les mêmes préoccupations pour une chasse au trésor interactive de deux heures dans le cadre de l'événement «Winnipeg Walks : VIH, douleur, soins et communauté».



